Now Reading: Cette statistique sur le cancer de la gencive que votre dentiste ne vous dira jamais
-
01
Cette statistique sur le cancer de la gencive que votre dentiste ne vous dira jamais
Cette statistique sur le cancer de la gencive que votre dentiste ne vous dira jamais
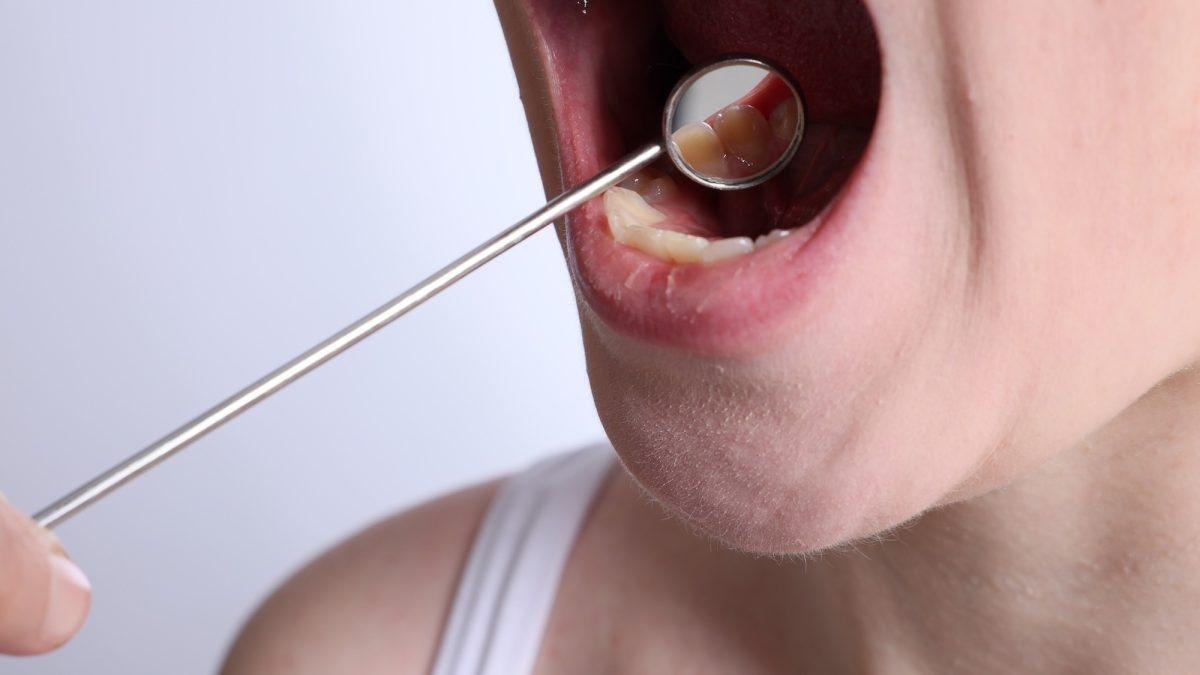
Le cancer de la gencive reste l’un des cancers les plus difficiles à détecter précocement, avec 69,1% des cas diagnostiqués aux stades avancés. Cette pathologie, qui fait partie des cancers de la cavité buccale, se cache souvent derrière des symptômes trompeurs que l’on confond facilement avec de simples problèmes dentaires. Pourtant, certains signes d’alerte spécifiques existent et peuvent permettre un diagnostic précoce qui change complètement le pronostic. Ce que révèle la progression alarmante chez les femmes et les véritables facteurs de risque méconnus pourrait bien transformer votre approche de la santé bucco-dentaire.

Cancer De La Gencive : Une Réalité Méconnue Aux Chiffres Alarmants
Derrière le terme médical de carcinome épidermoïde se cache une réalité que peu soupçonnent : le cancer de la gencive appartient à la redoutable famille des cancers des voies aéro-digestives supérieures, au même titre que les tumeurs de la langue, des amygdales ou du palais. Une pathologie qui révèle aujourd’hui des tendances épidémiologiques pour le moins surprenantes.
Les chiffres de 2018 dressent un tableau contrasté de cette maladie en France métropolitaine. Si les hommes enregistrent une baisse encourageante de 25% des nouveaux cas depuis 1990, passant de 4 168 à 3 106 diagnostics annuels, les femmes connaissent une évolution radicalement opposée. Leur taux a littéralement explosé, bondissant de 708 à 1 571 cas, soit une augmentation de 122% en moins de trois décennies.
« On observe un premier pic à 60 ans environ, puis un second après 80 ans », précise le Dr Benmoussa-Rebibo, soulignant la vulnérabilité accrue de ces tranches d’âge. Cette double répartition révèle deux populations distinctes face au risque, les hommes demeurant statistiquement plus exposés en raison de leur exposition historiquement plus forte aux principaux facteurs de risque.
L’Institut National du Cancer attribue cette hausse féminine inquiétante à une augmentation du risque de 67%, conjuguée au vieillissement démographique. Un constat qui interroge sur l’évolution des comportements et des expositions.

Les Signaux D’Alarme Trop Souvent Négligés : Quand La Bouche Parle
Face à cette évolution préoccupante des comportements, l’identification précoce des symptômes devient cruciale. Pourtant, le cancer de la gencive excelle dans l’art du camouflage, se faisant passer pour des affections bénignes qui jalonnent la vie quotidienne.
Les patients décrivent généralement « une grosseur ou un aphte » qui refuse obstinément de cicatriser. Cette lésion, rouge ou blanche, très localisée, trompe par sa banalité apparente. Contrairement à un véritable aphte, elle persiste, saigne facilement et peut générer une douleur sourde. Une règle d’or émerge : toute lésion qui persiste plus de 3 semaines exige une consultation immédiate.
Les signaux d’alarme se diversifient selon le stade d’évolution. Les plaques blanches du lichen plan buccal, cette infection chronique auto-immune, peuvent constituer le terreau précancéreux. Bien qu’indolores dans la plupart des cas, elles méritent une surveillance régulière par un professionnel.
Plus inquiétants, les saignements spontanés sans cause apparente doivent déclencher l’alerte. Ces hémorragies anormales, qui durent dans le temps, trahissent souvent une lésion bourgeonnante ou ulcérante qui défigure la surface gingivale.
Aux stades avancés, quand les cellules cancéreuses infiltrent l’os alvéolaire, un déchaussement dentaire et une mobilité des dents apparaissent. Ces symptômes tardifs révèlent une progression déjà préoccupante de la maladie.

Tabac Et Alcool : Le Duo Destructeur Derrière 90% Des Cas
Cette progression préoccupante trouve ses racines dans un constat accablant : les facteurs de risque du cancer de la gencive sont connus et largement évitables. Pourtant, ils continuent de faire des ravages.
Les chiffres du Centre de lutte contre le cancer Léon Bérard dressent un tableau sans appel. 90% des patients atteints d’un cancer de la cavité orale sont fumeurs. Le tabac agit comme un poison lent, augmentant les risques proportionnellement à la quantité consommée et à la durée d’exposition. Les cancers de la bouche frappent six fois plus fréquemment les fumeurs que les non-fumeurs.
L’alcool n’est pas en reste. 75% des individus touchés par ces cancers sont des consommateurs réguliers d’alcool. Comme pour le tabac, le risque s’élève de manière exponentielle : six fois plus élevé chez les buveurs que chez les abstinents.
Mais c’est l’association des deux substances qui révèle toute sa dangerosité. Tabac et alcool combinés ne se contentent pas d’additionner leurs effets : ils les multiplient par 15. Un cocktail explosif qui explique la surreprésentation masculine dans les statistiques, les hommes étant historiquement plus exposés à ces facteurs.
D’autres éléments alimentent cette spirale destructrice. L’irritation chronique causée par des appareils dentaires mal adaptés peut déclencher des transformations cellulaires malignes chez les personnes âgées. Le lichen plan buccal, infection chronique auto-immune, constitue également un terrain précancéreux à surveiller.
Cette cartographie des risques ouvre la voie à des stratégies diagnostiques ciblées.
Diagnostic Tardif Et Traitement Chirurgical : La Course Contre La Montre
Malgré ces stratégies ciblées, la réalité du terrain demeure préoccupante. 69,1% des cancers de gencive sont diagnostiqués aux stades 3 et 4, révèle l’Institut National du Cancer. Cette proportion alarmante s’explique par la nature insidieuse de ces tumeurs, dont les symptômes précoces peuvent être confondus avec de simples pathologies dentaires.
« Les tumeurs de la gencive peuvent se limiter à la gencive lorsqu’elles sont diagnostiquées de façon précoce, mais elles s’étendent très souvent à la joue, à la langue ou au palais en raison de leur diagnostic tardif », déplore le Dr Benmoussa-Rebibo. Cette extension complique considérablement la prise en charge.
Une fois le diagnostic posé par biopsie et confirmé par imagerie, la chirurgie s’impose comme le traitement de référence. « Le gold standard en matière de traitement du cancer de la gencive, c’est la chirurgie », affirme la spécialiste. Mais cette intervention exige une préparation minutieuse : 4 à 6 semaines s’écoulent entre la consultation initiale et l’opération.
L’exérèse peut nécessiter une mandibulectomie, parfois suivie d’une reconstruction par greffe osseuse du péroné. L’hospitalisation s’étend sur 3 à 4 semaines. Dans les formes avancées, radiothérapie et chimiothérapie complètent le protocole.
La surveillance post-opératoire révèle toute son importance : consultations tous les 3 mois pendant deux ans et demi, période critique pour détecter d’éventuelles récidives.
Cette lourde machinerie thérapeutique souligne l’urgence d’une approche préventive.













